大動脈弁狭窄症(AS)の診断
75歳以上の約8人に1人は大動脈弁狭窄症に
罹患しているといわれています1
大動脈弁狭窄症(AS)の診断
75歳以上の約8人に1人は大動脈弁狭窄症に
罹患しているといわれています1
ASとは
大動脈弁が石灰化等により開きにくくなることにより、心臓のポンプ機能が落ち、易疲労感や労作時の息切れ2などの症状を起こし、症状が進むと心不全に至ります。心不全に至ると寿命を縮めるリスクがあります2。リウマチ熱、先天性異常、加齢による石灰化が主な理由ですが、近年では、社会の高齢化とともに加齢による石灰化が原因のASが増加しています2。
ASの疫学
心臓弁膜症はどの弁でも起こりえますが、特に重症、あるいは介入治療を実施した弁膜症は、「大動脈弁」と「僧帽弁」に多く、97%が大動脈および僧帽弁の異常が原因です3。
心臓弁膜症の内訳
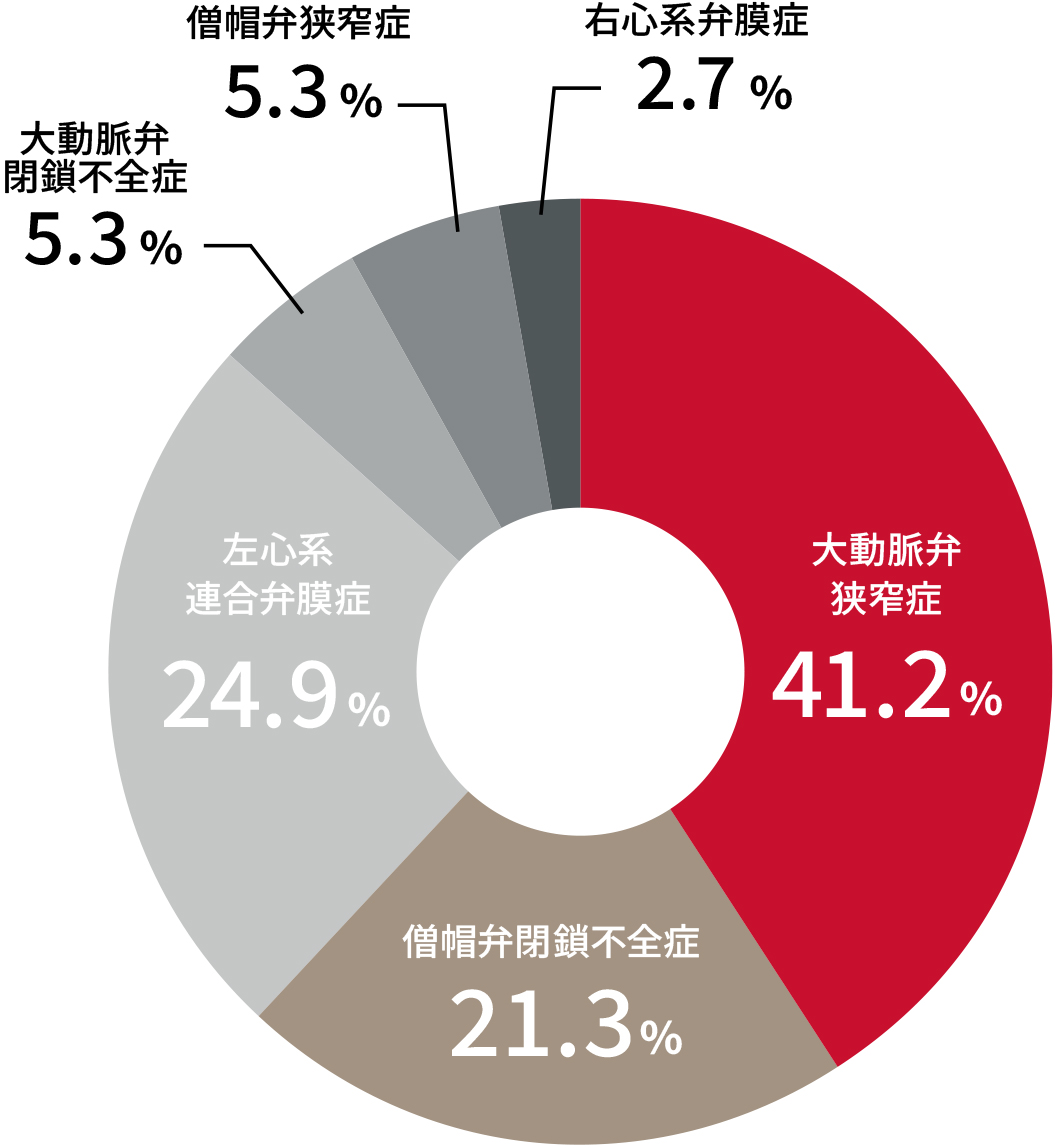
Lung, et al. Circulation. 2019;140:1156–69.より作成
ASの罹患率は60~74歳で2.8%、75歳以上で13.1%と報告されており1、本邦における60歳以上のAS患者数は約284万人、そのうち重度の患者数は約56万人と推計されています。
一方、ASを根治するための手術治療は、2018年の実績で外科的大動脈弁置換術(SAVR)と経カテーテル大動脈弁治療(TAVI)を合わせても約2万人4しかありません。
ASの潜在患者数(無症候性+症候性)

ASの病態
ASの病態は、左室流出路にある大動脈弁の狭窄に伴う慢性的な左室への圧負荷です2。圧負荷により増大するストレスを軽減するための代償機転として左室肥大が起きますが、神経体液性因子の活性化なども加わり、左室肥大の進行、左室線維化の亢進などが生じます。その結果として、左室機能障害を生じ、最終的には血行動態の破綻に至ります。
ASの症状
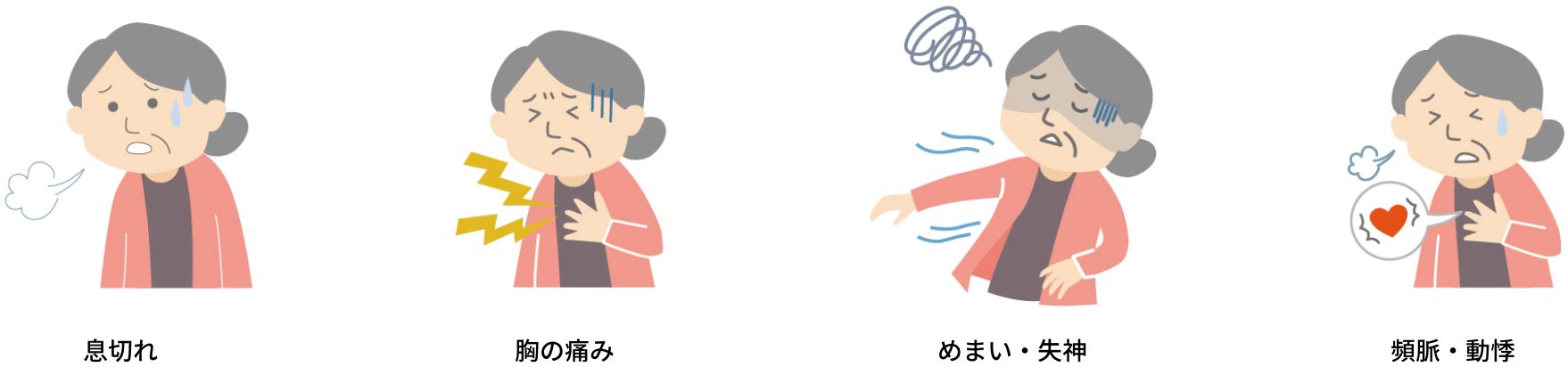
ASは長期間無症状で進行することが多く、また特異的な症状がないため2、患者さんは加齢によるものと捉えている場合が少なくありません5。ASに伴う主な症状は以下の通りです6。

典型的な症状
高齢の患者さんは、無意識に行動を制限していることが少なくありません。また、加齢に伴うからだの変化と似ていることから、ASの症状を「年のせいだ」と考えがちです。そのため、症状やその進行に患者さん本人が気づいていないことがよくあります。患者さんが症状を自覚していないことにより、有症候性の患者さんを無症候性と誤って判断する場合があるため注意が必要です。
症状に気づきにくい原因
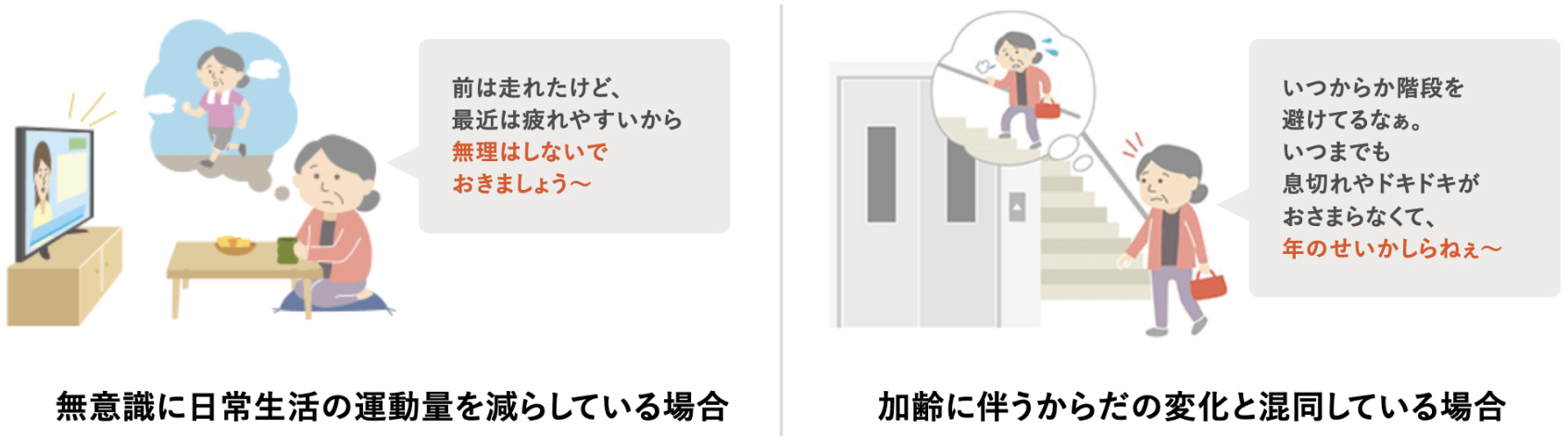
患者さんは症状の自覚がなかったり、加齢のためと思いこんでいたりするため、問診の際には、具体的な生活シーンを念頭に(例:横断歩道を渡るとき、軽い坂道を上るとき、庭の手入れをするときなど)、日常生活で息切れなどの症状がないかを確認してください。また、外出する機会が減った、歩く時間が減ったなど運動量の減少がないかを確認することも重要です。
進行速度には個人差はありますが、必ず加齢とともに進行します。また、長く無症状ですが、いったん症状が出ると予後不良であり、狭心症が発現すると5年、失神が発現すると3年、心不全が発現すると2年といわれています7-9。
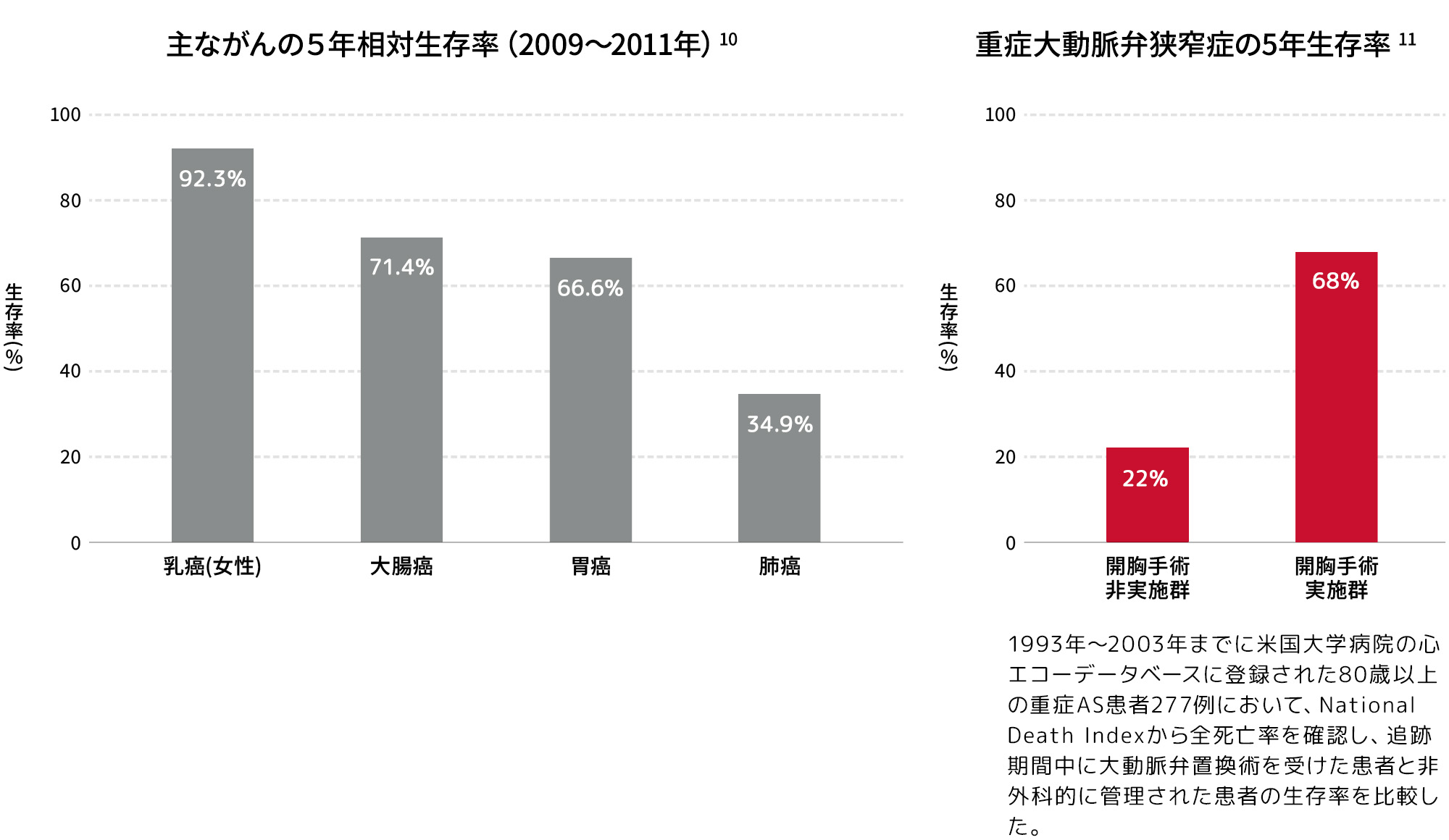
重症ASの5年生存率
重症ASで開胸手術を行わない場合の5年生存率は、肺がんの5年相対生存率よりもさらに低くなっています。
ASの早期発見・治療の重要性
2018年3月、急性・慢性心不全診療ガイドライン(2017年改訂版)が発行され、新たに、心不全を進展度によってステージAからDの4段階に分類し、各ステージにおける治療目標を設けています12。
ASをはじめとする器質的心疾患は無症状でも『ステージB』に該当するため12、早期発見が心不全の発症予防につながります。
心不全とそのリスクの進展ステージ12
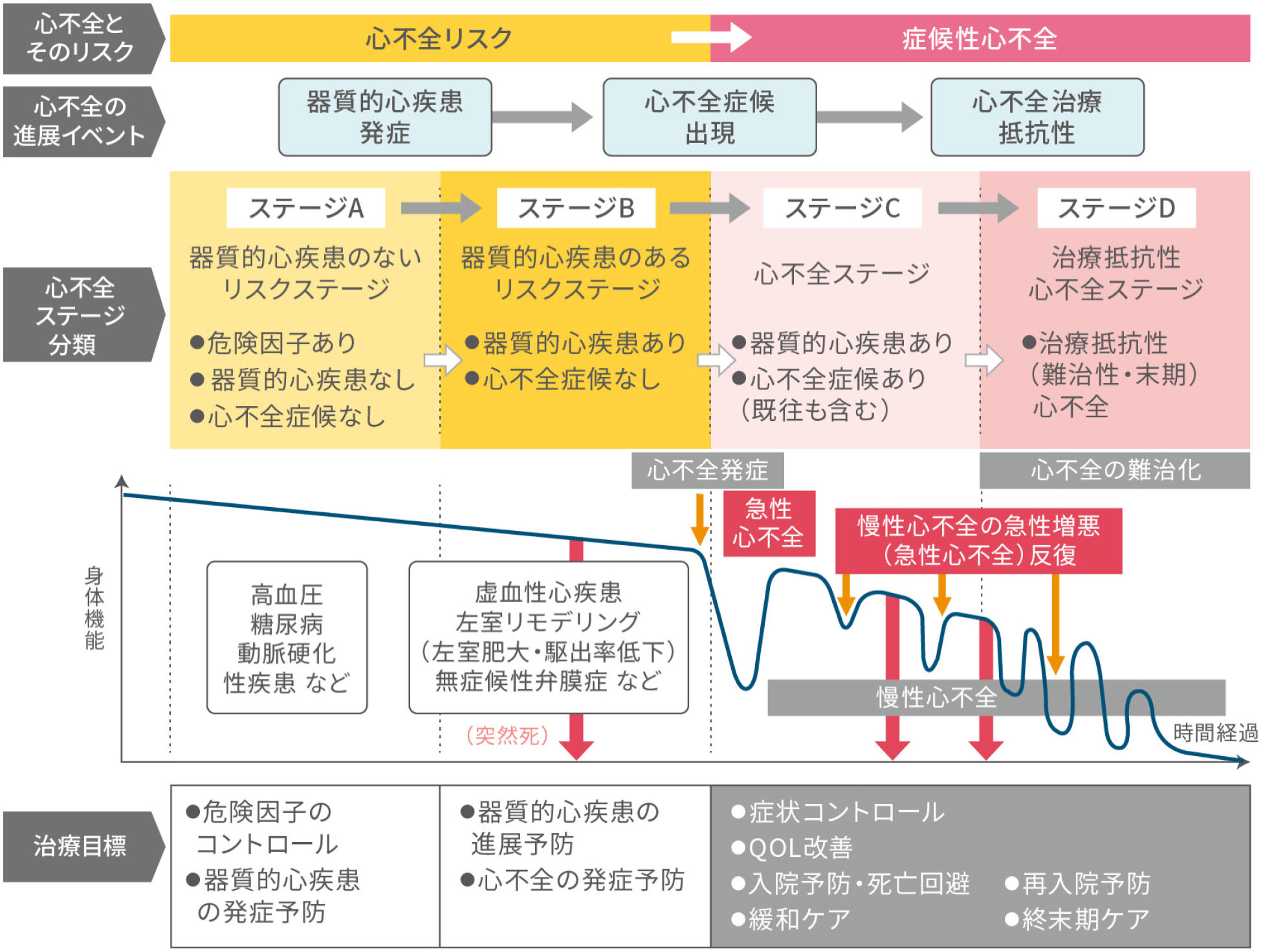
日本循環器学会, 日本心不全学会合同ガイドライン. 急性・慢性心不全診療ガイドライン(2017年改訂版).[https://www.j-circ.or.jp/cms/wp-content/uploads/2017/06/JCS2017_tsutsui_h.pdf (2023年9月閲覧)]
ASの診断
問診
ASは徐々に進行するため症状を自覚しにくく、症状が現れても加齢のためと捉える患者さんが少なくありません5。そのため、症状の有無については患者さん本人に具体的に聞く、あるいは家族や介護者への確認が必要になります。
ASの問診例
以下のような質問を通して、少しでもASが疑われる場合は、心エコーでの検査を行うことが重要です。

聴診
ASのスクリーニング検査として最も有効かつ簡便なのが聴診です。
- 収縮期駆出性雑音
- Ⅱ音が小さいか、または聴こえない
他に頸動脈の立ち上がりが遅い等の身体所見があります。
上記がASの特徴的な所見ですが、心雑音が認められ、少しでもASが疑われる場合は心エコーでの検査を行うことが重要です。
ASの実際の心雑音を聴く
胸部あるいは背部イラスト上をクリック(またはタップ)して音を聴いてみてください。頸部や鎖骨上に放散する心雑音も再現しています。
※音を聴くときはイヤホンをご利用ください。
画面の「OK」をクリックし、続いて前胸部イラスト上をクリックしてください。
チェストピースアイコンが移動し、その部位の音が聴こえはじめます。
聴き終わりましたら右下のFinishボタンをクリックしてください。
<大動脈弁狭窄 Aortic Stenosis>
<正常心音 Normal Heart Sounds>
右側に心音ボタン、脈ボタン、肺音ボタンが設置されています。それぞれのボタンは、クリックするごとにON⇆OFFが切り替わります。心音だけを聴いたり、心音と肺音を同時に聴いたりと、オンデマンドに音の出力を切り換えることが可能です。
背部に切り替えるときは、心音ボタンの横にある
をクリックします。
音源は最後まで再生されると、画面左下の円形矢印 ↻が点滅しはじめます。この点滅↻をクリックすると音源がリセットされ、再び音を聴くことができるようになります(自動リピート機能はありません)。
※この仮想聴診シミュレータ(株式会社テレメディカの提供する製品iPax、以下「本コンテンツ」といいます)に関する権利は株式会社テレメディカに帰属します。 本コンテンツが表示されている画面のスクリ ーンショットなどによる記録、複製、ダウンロード、複製物の無断改変、それらの頒布、送信、転載等、本コンテンツの 全部または一部に対し直接リンクを貼ることは禁じられています。本コンテンツを利用することにより、これらの条件に同意したものとみなします。
BNP検査
バイオマーカーである脳性ナトリウム利尿ペプチド(BNP)は、無症候性重症ASにおける症状出現や心血管イベントを予測しうるためフォローアップに適しています2。ただし、カットオフ値は報告によりさまざまであり、現時点では十分なコンセンサスが得られておらず、手術適応の基準となる具体的なBNP値を明示することは難しいとされています。
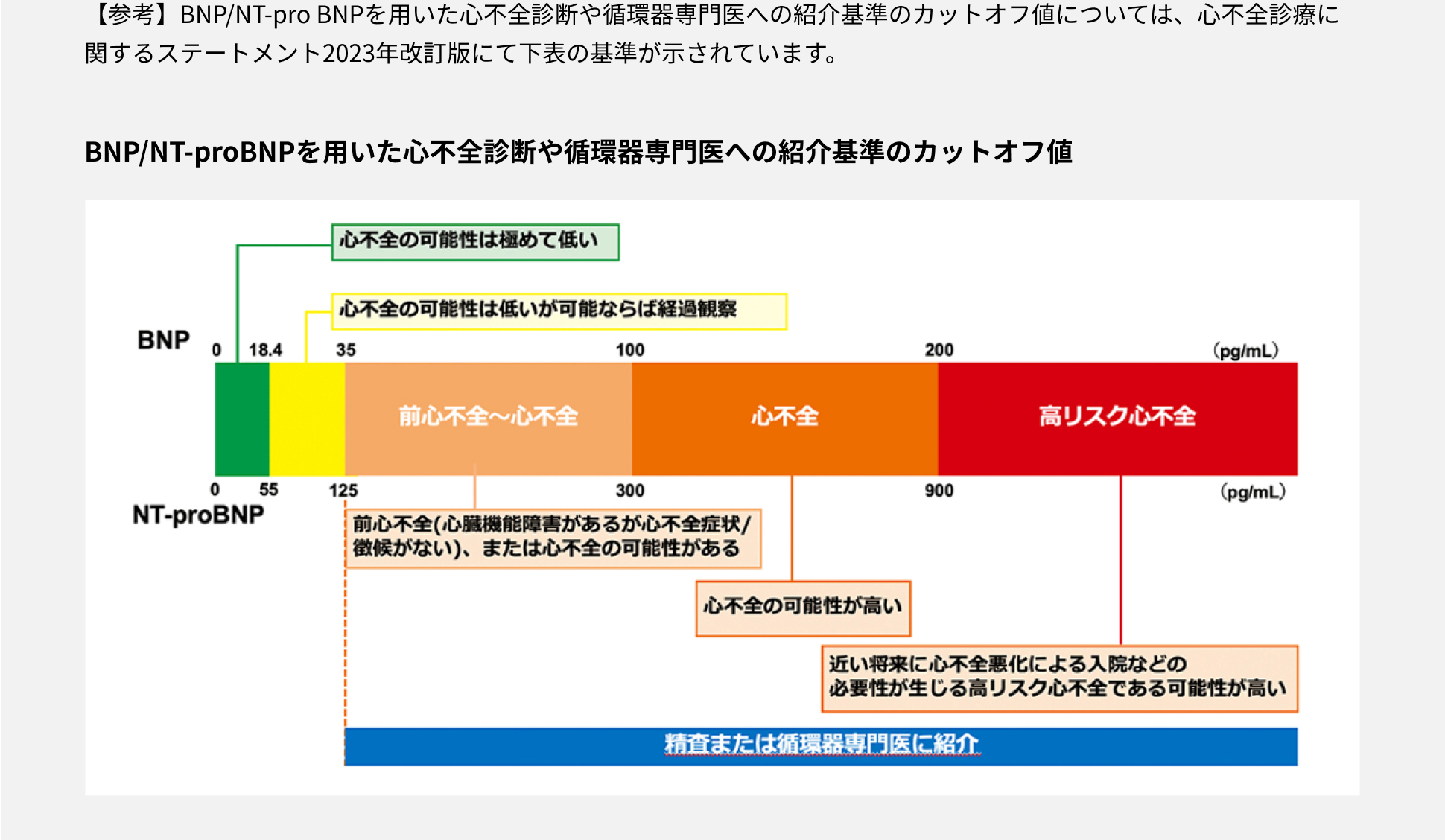
一般社団法人 日本心不全学会 血中BNPやNT-proBNPを用いた心不全診療に関するステートメント2023年改訂版
[http://www.asas.or.jp/jhfs/topics/bnp20231017.html(2023年10月閲覧)]
心エコー診断と重症度評価
ASの診断の中心は心エコー図検査であり、心エコー図検査結果によって重症度評価を行います。
ASは進行性の疾患であるため、定期的なフォローアップを行い重症度評価に基づく適切な介入治療のタイミングを見逃さないことが大切です。
弁膜症治療のガイドラインでは、軽症は3~5年ごと、中等症は1~ 2年ごと、重症は6~12ヵ月ごとのフォローアップが目安とされています。
心エコー検査によるAS重症度評価2
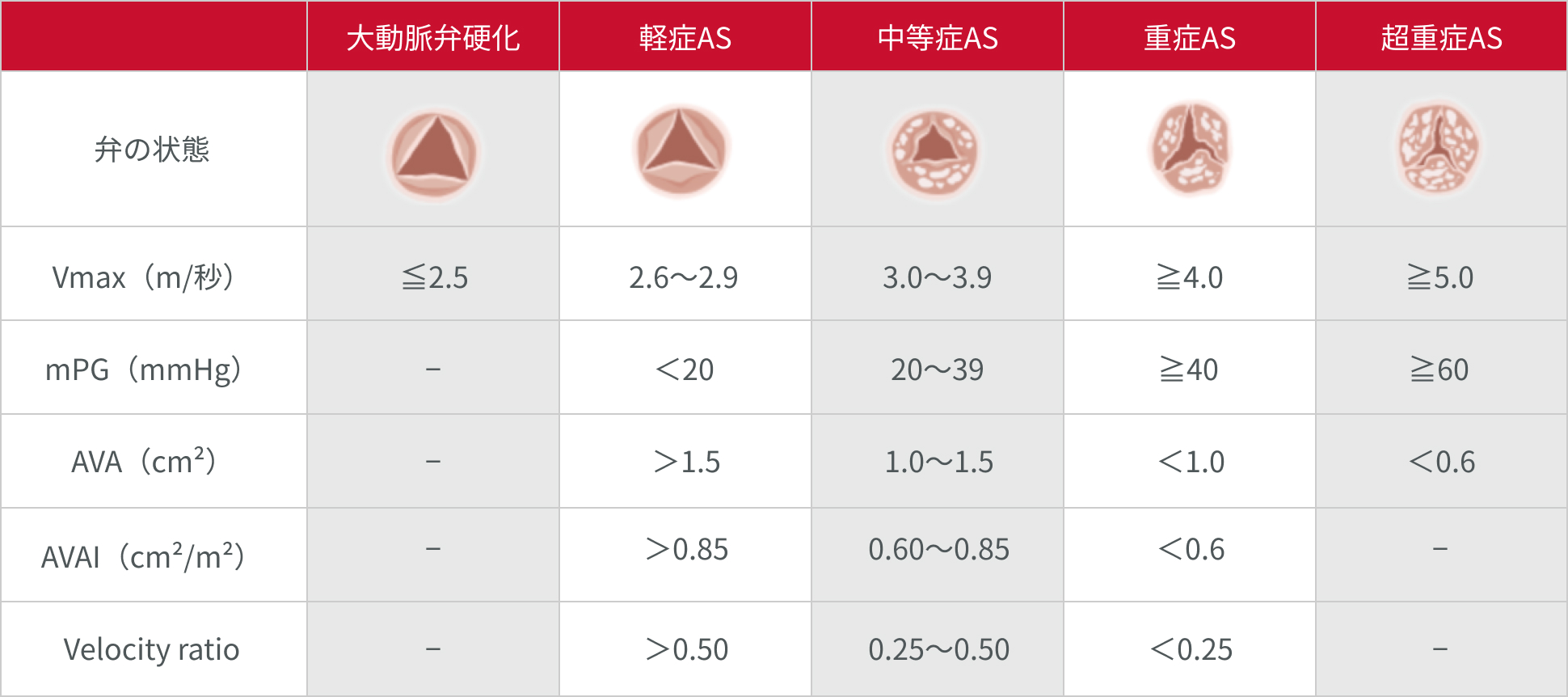
Vmax:大動脈弁最大血流速度, AVAI:AVA index, Velocity ratio:左室流出路血流速と弁通過血流速の比
日本循環器学会/ 日本胸部外科学会/ 日本血管外科学会/ 日本心臓血管外科学会合同ガイドライン. 2020 年改訂版弁膜症治療のガイドライン.[https://www.j-circ.or.jp/cms/wp-content/uploads/2020/05/JCS2020_Izumi_Eishi_0420.pdf(2023年9月閲覧)]
ただし、この基準を満たさない場合にも重症と判定される例があり、以下のフローチャートに沿った評価を行います。
低流量低圧較差AS(low flow,low gradient AS)
ASの重症度評価は一般にAVA(<1.0 cm2)とmPG(≥40 mmHg)、大動脈弁最大血流速度(≥4.0 m/秒)で行われますが、この3つの基準がしばしば合致しないことがあり、 中でも一回拍出量が低下しているために圧較差が増大しないような病態を低流量低圧較差AS(low flow,low gradient AS)といいます。
低流量低圧較差ASは、圧較差が増大せずとも重症である可能性があり、予後も悪いため、見逃さないよう注意が必要です。運動負荷心エコー図検査やCTによる石灰化スコアなどによる正確な診断のために、早期に専門医へ紹介しましょう。
ASの重症度評価2
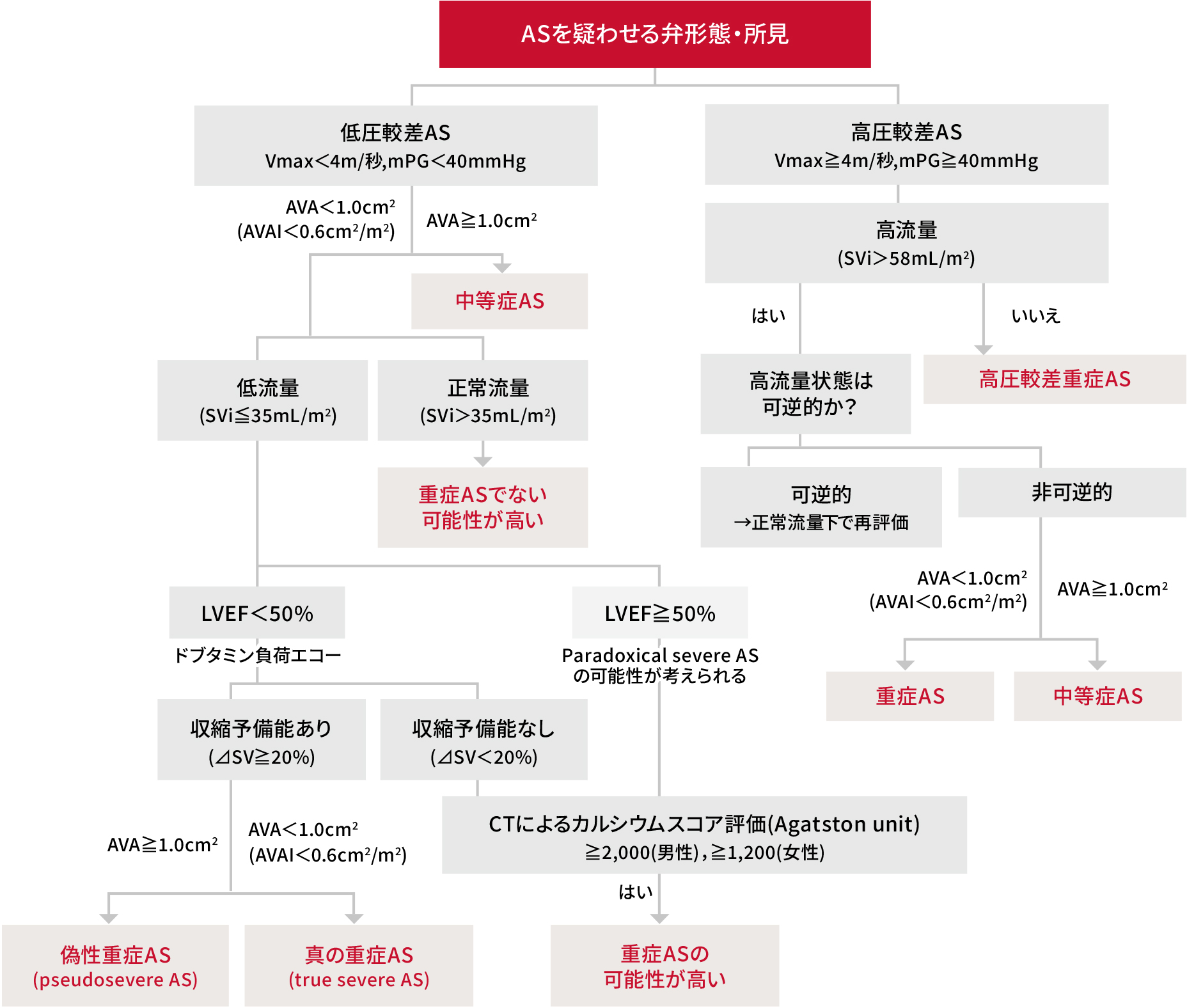
日本循環器学会/ 日本胸部外科学会/ 日本血管外科学会/ 日本心臓血管外科学会合同ガイドライン. 2020 年改訂版弁膜症治療のガイドライン.[https://www.j-circ.or.jp/cms/wp-content/uploads/2020/05/JCS2020_Izumi_Eishi_0420.pdf(2023年9月閲覧)]
References:
1. De Sciscio P, et al. Circ Cardiovasc Qual Outcomes. 2017;10:e003287.
2. 日本循環器学会/ 日本胸部外科学会/ 日本血管外科学会/ 日本心臓血管外科学会合同ガイドライン. 2020 年改訂版弁膜症治療のガイドライン. https://www.j-circ.or.jp/cms/wp-content/uploads/2020/05/JCS2020_Izumi_Eishi_0420.pdf (2023年9月閲覧)
3. Lung, et al. Circulation. 2019;140:1156-69.
4. Committee for Scientific Affairs. Gen Thorac Cardiovasc Surg. 2021;69:179-212
5. Alliance for aging research. Aortic stenosis: Under-diagnosed and under-treated [Internet]. Washington, DC: Alliance for aging research; c2016 [Cited 2015 Nov 17]. Available from: http://www.agingresearch.org/newsletters/view/36
6. Aortic valve stenosis. Mayo Clinic website. www.mayoclinic.org/diseases-conditions/aortic-stenosis/symptoms-causes/syc-20353139. Published March 9, 2018. Accessed in April, 2020.
7. Ross J Jr, et al. Circulation. 1968;38:61-7
8. Lester SJ, et al. Chest. 1998;113:1109-14.
9. Otto CM. Heart. 2000;84:211-18.
10. がん情報サービス, がん腫別統計情報.https://ganjoho.jp/reg_stat/statistics/stat/cancer/index.html(2023年11月閲覧)
11. Varadarajan P, et al.: Eur J Cardiothorac Surg. 2006; 30(5): 722-7.
12. 日本循環器学会/日本心不全学会合同ガイドライン, .2017年改訂版 急性・慢性心不全診療ガイドライン https://www.j-circ.or.jp/old/guideline/pdf/JCS2017_tsutsui_h.pdf (2023年9月閲覧)